Косточка на большом пальце ноги, тяжёлый случай
Тяжёлые случаи «косточки»
Часто пациенты обращаются на запущенных стадиях заболевания, когда происходит не только смещение большого пальца кнаружи с образованием «косточки» в области головки первой плюсневой кости, но также появляется молоткообразная деформация 2-3-4 пальцев, внутреннее отклонение 5 пальца, появление косточки в области головки 5 плюсневой кости, возникновение болей под головками 2-3 плюсневой кости.
Все эти деформации требуют дополнительных вмешательств и значительного расширения объёма операций.
Клинический пример, пациентке 75 лет, деформация у неё начала прогрессировать с 20 летнего возраста. Что же произошло за это время?
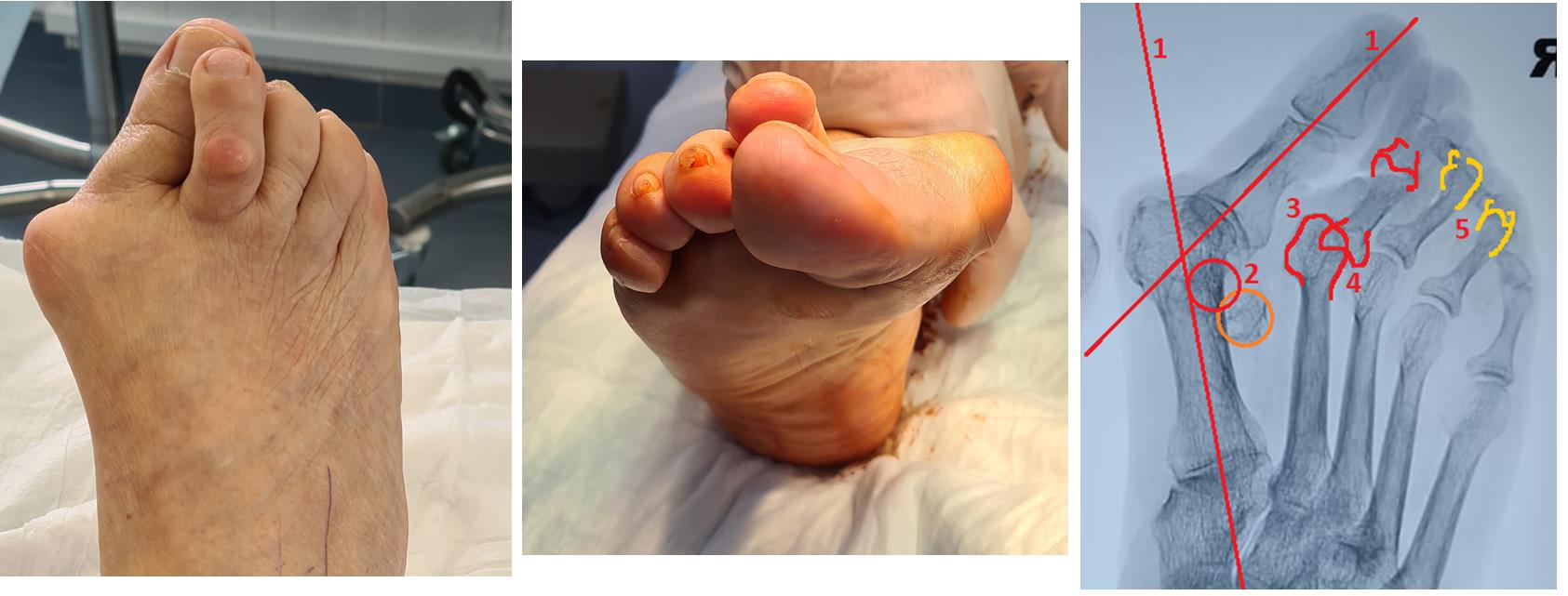
- Первая плюсневая кость отклонялась всё дальше кнутри, а первый палец соответственно отклонялся кнаружи
- Сесамовидный гамачок вывихнулся и оказался между 1 и 2 плюсневыми костями
- Нагрузка постепенно полностью ушла с первого пальца и перешла на головку второй плюсневой кости
- Произошло разрушение капсулы 2 плюсне-фалангового сустава, второй палец вывихнулся кверху
- Нагрузка частично перешла на 3-4 плюсневые кости, и это вызвало их перегрузку и формирование молоткообразной деформации 3-4 пальцев
В такой ситуацией задачей хирурга является восстановление нормальной параболы головок плюсневых костей в продольной и в поперечной плоскости.
Для этого может быть использован целый арсенал различных остеотомий.
Для 1-й плюсневой кости это может быть остеотомия по типу слайд даун, экстремальная скарф остеотомия со значительным укорочением, проксимальная клиновидная остеотомия, артродез 1 плюсне-клиновидного сустава, двойная остеотомия (проксимальная и дистальная)
В конечном итоге использовал скарф, но при таком узком диафизе и такой степени деформации добиться полноценной коррекции на скарфе невозможно.
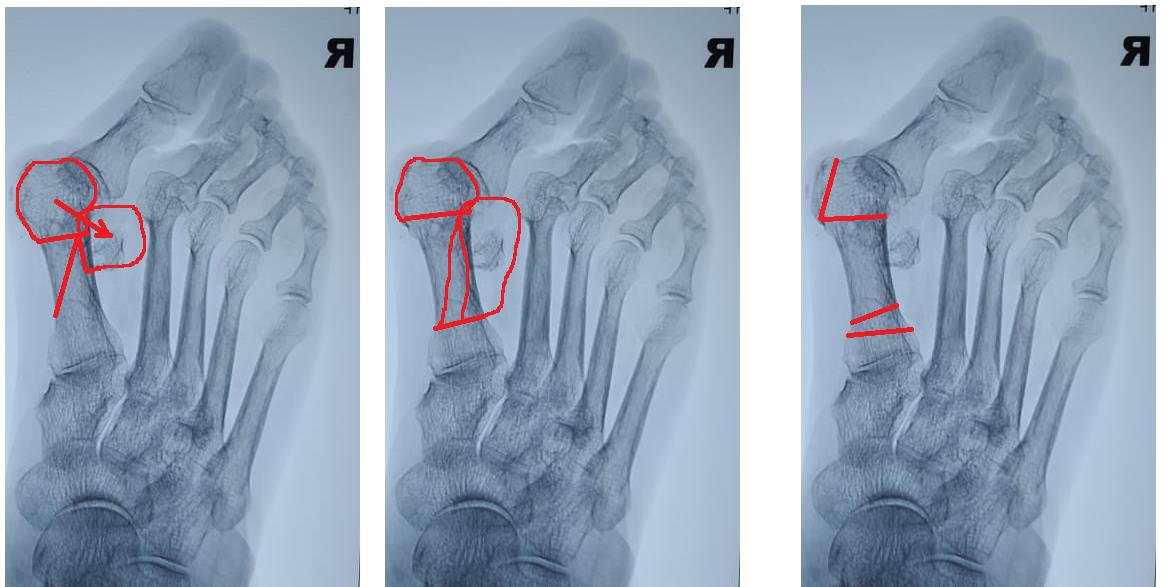
После коррекции первого луча необходимо решить вопрос со вторым перекрещенным пальцем. Для устранения вывиха в 2 плюсне-фаланговом суставе необходимо очень сильно укоротить 2-ую плюсневую кость. И эту задачу можно решить при помощи косой или поперечной остеотомии с резекцией костного блока необходимого размера. Я выбрал поперечную остеотомию с резекцией примерно 1 см участка диафиза 2 плюсневой кости без фиксации.
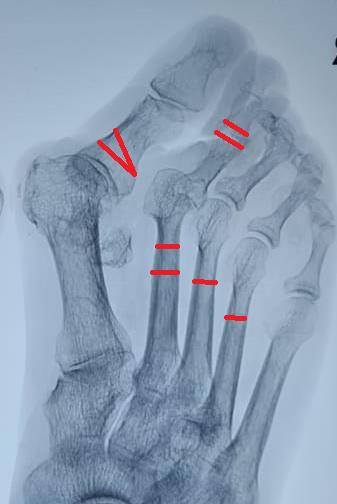
Молоткообразная деформация 3-4 пальцев устраняется за счёт уменьшения нагрузки на головки 3-4 плюсневых костей (остеотомии вейль, хелал, ДММО) я выбрал ДММО как самую быструю, простую и эффективную.
2-й палец в ригидной молоткообразной деформации, поэтому кроме артропластической резекции ничего в голову не приходит.
И Акин для дополнительной коррекции наружного искривления 1-го пальца и контроля его ротации.
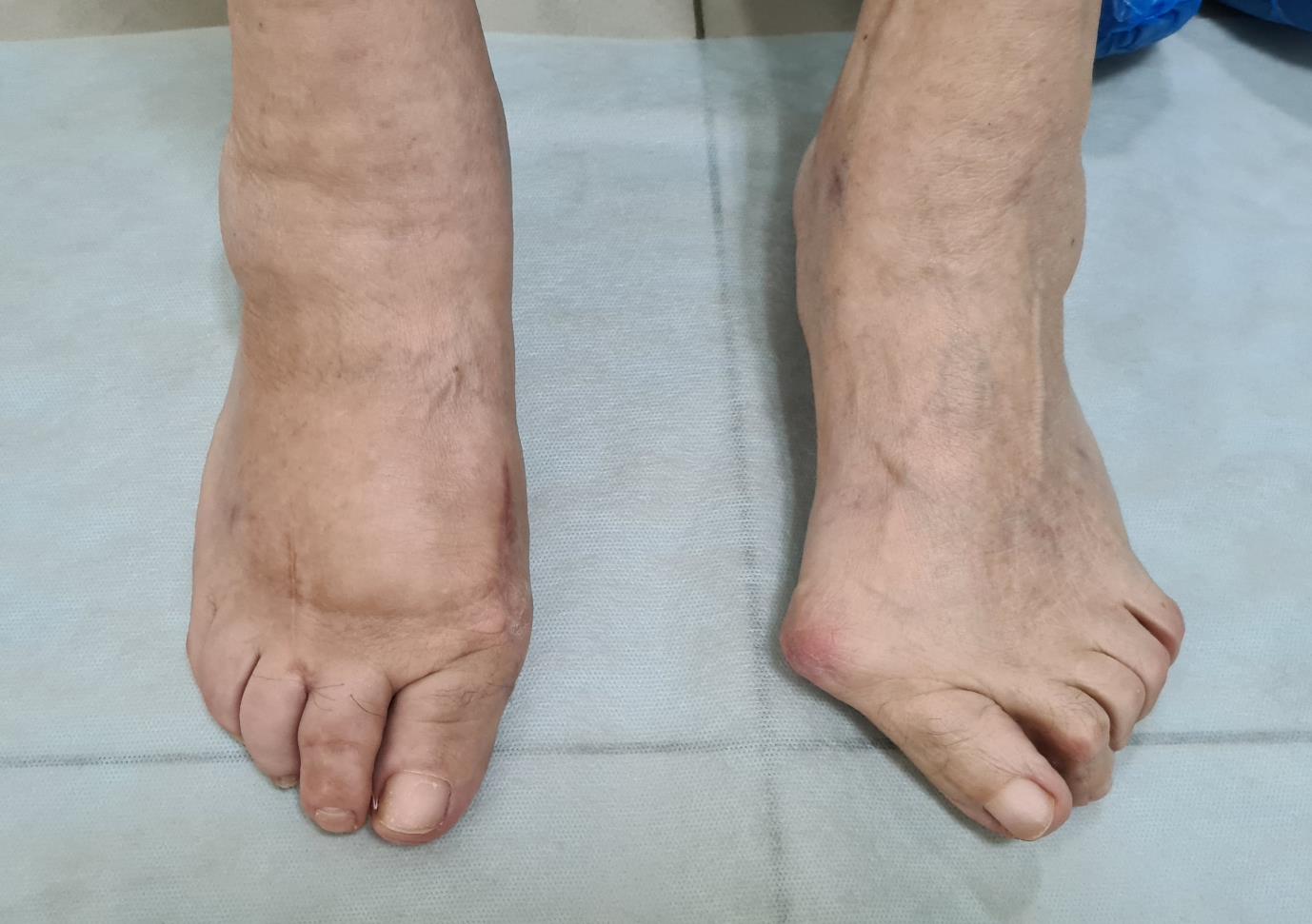
Внешний вид стопы после операции.
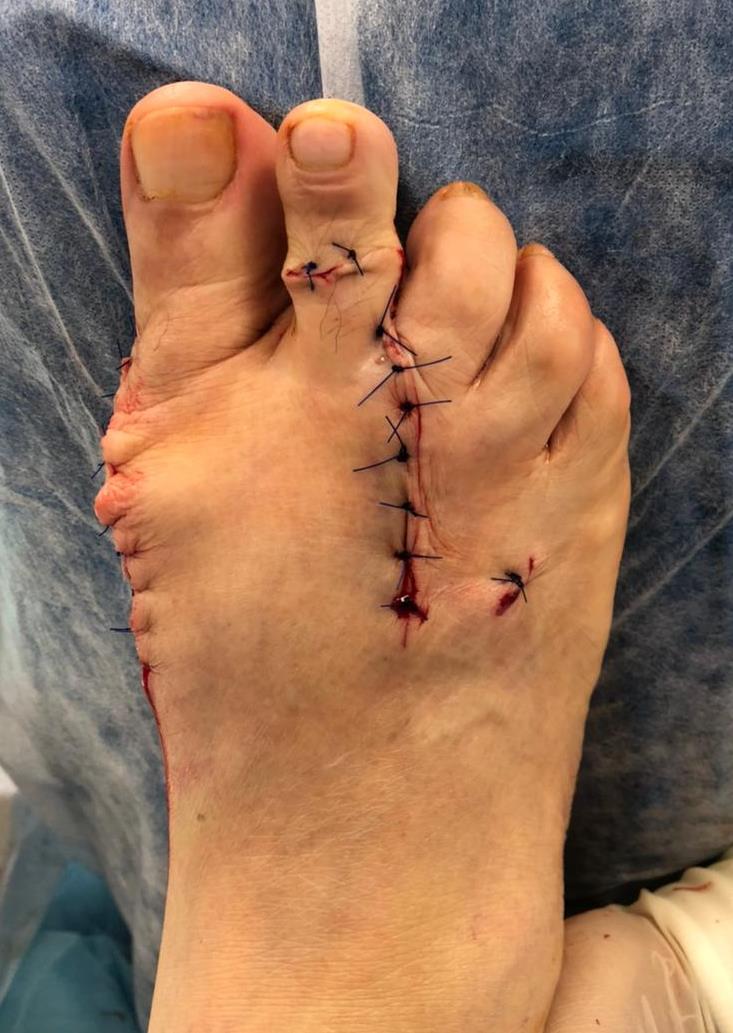
Чем грубее деформация, тем дольше реабилитация. Более выражен отёк, он дольше спадает. Ботинки Барука может понадобиться носить не 6 а 8 недель. В качестве дополнительной опции рекомендую при не фиксированных остеотомиях на среднем отделе использовать метатарсальный валик для коррекции поперечного свода под нагрузкой.
Через 12 недель отёк в большей степени регрессировал. Наружное искривление 1 пальца недокорректировано, молоткообразная деформация 2-го пальца устранена. Поперечный свод восстановлен
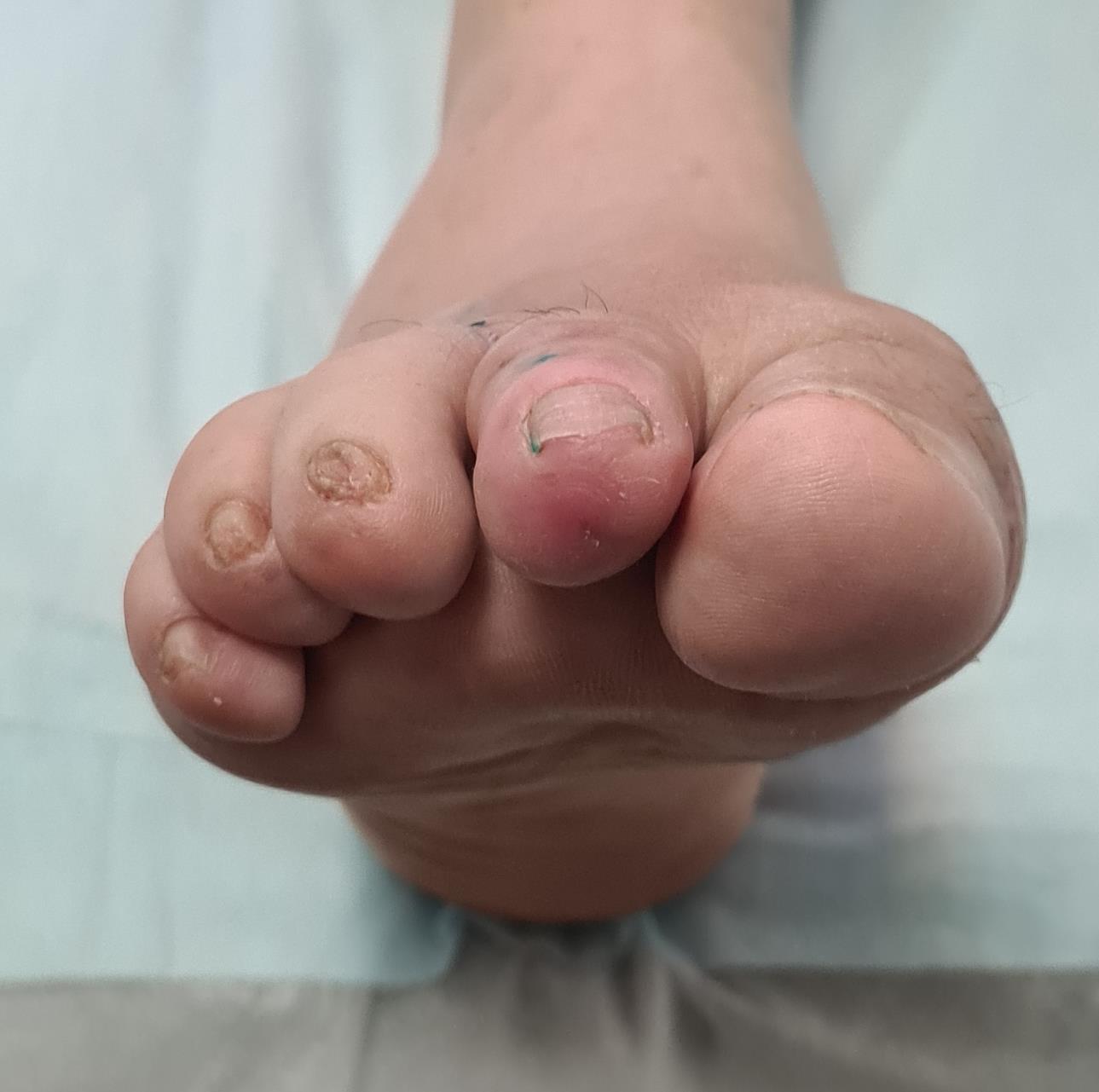
Нормальная парабола головок плюсневых костей восстановлена в обеих плоскостях. Определяется консолидация 2-3-4 плюсневых костей несмотря на отсутствие фиксации. Первая плюсневая кость находится в не оптимальной позиции.
Клинический случай 2.
Пациентка А. 57 лет. Тяжёлое поперечное плоскостопие. Молоткообразная деформация 2-3 пальцев. Деформация Тейлора.
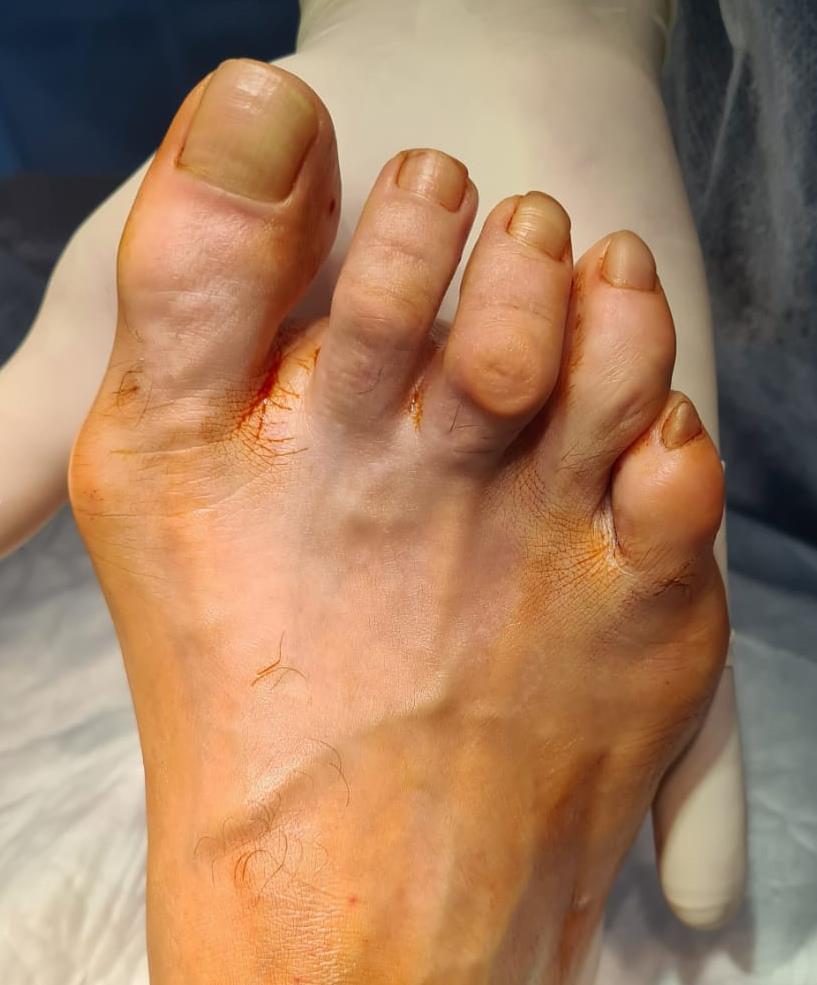
Определяется выраженное поперечное распластывание стопы, искривление всех 5 пальцев стопы, выраженная боль под головками 2-3-4 плюсневых костей.
Выполнено:
остеотомия скарф 1 плюсневой кости
остеотомия акин основной фаланги 1 пальца
остеотомия вильсон 5 плюсневой кости
остеотомия вейль без фиксации 2-3-4 плюсневых костей
артропластическая резекция проксимальных межфаланговых суставов 2-3 пальцев с фиксацией спицами
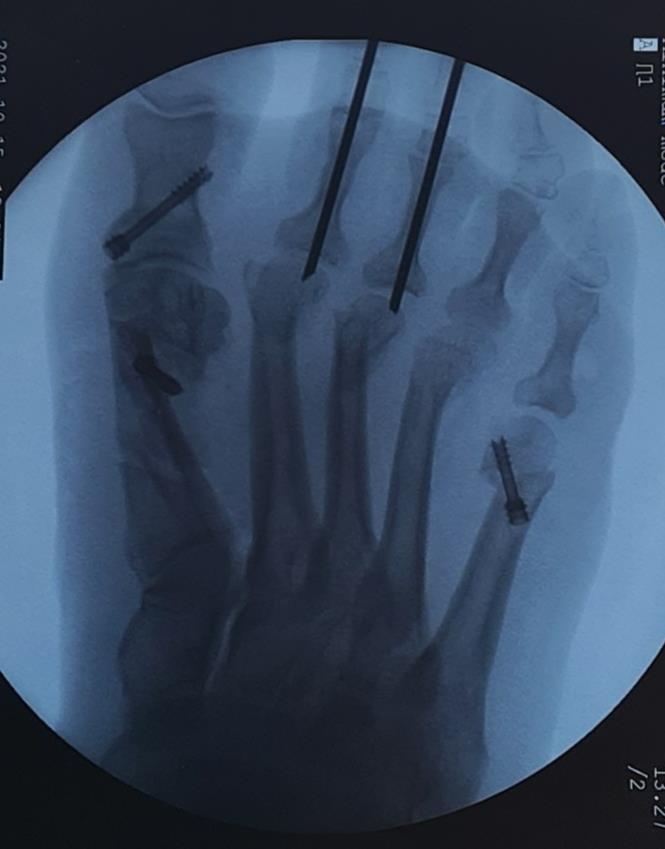

Клинический пример 3
Пациентка М, 65 лет.
Плосковальгусная деформация стопы, приведённый передний отдел стопы.
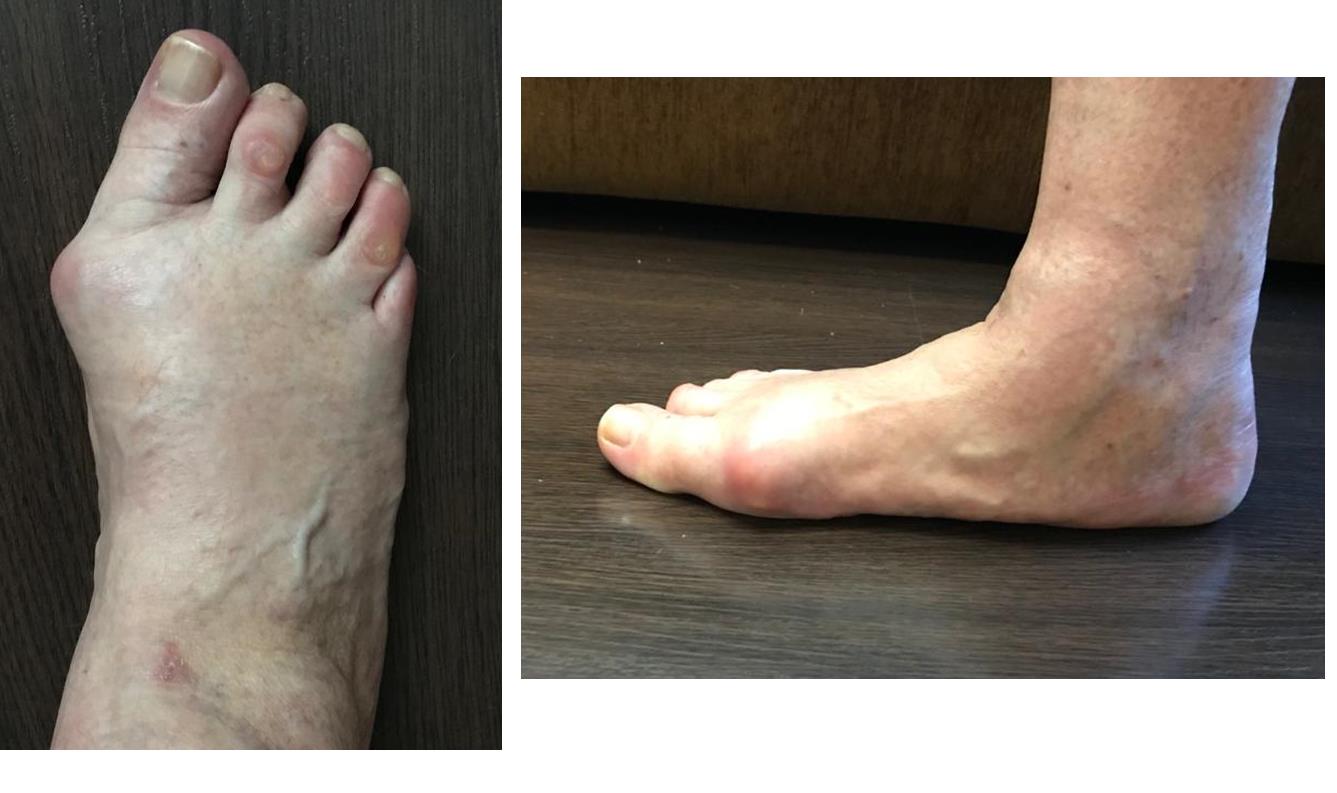
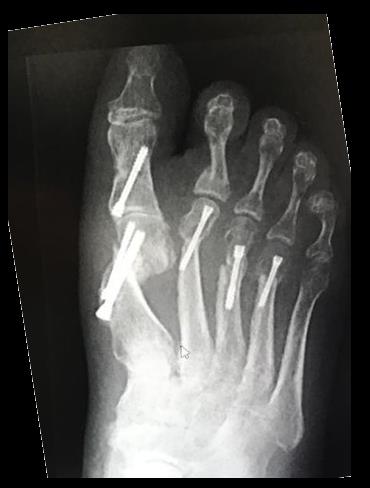
Выполнено:
Остеотомия слайд-даун первой плюсневой кости,
остеотомии хелал 2-3-4 плюсневых костей
остеотомия акин основной фаланги 1 пальца
Миниинвазивная остеотомия основной фаланги 2 пальца
Все пациенты наблюдаются в нашей клинике в динамике, и после окончательного восстановления мы добавим сюда фотографии и рентгенограммы стоп в окончательном варианте.

Автор статьи:
Никифоров Дмитрий
Александрович
Врач травматолог-ортопед